Tóm tắt:
Hội chứng chùm đuôi ngựa là một tình trạng thần kinh hiếm gặp nhưng nghiêm trọng, trong đó rối loạn chức năng thần kinh ảnh hưởng đến rễ thần kinh thắt lưng cùng trong ống sống. Hội chứng chùm đuôi ngựa bao gồm các triệu chứng như đau thắt lưng, thiếu hụt cảm giác và vận động hai chi dưới, rối loạn chức năng sinh dục, rối loạn vùng yên ngựa và đại tiểu tiện không tự chủ. Đây là một tình trạng hiếm gặp với tỷ lệ hiện mắc trong dân số nói chung ước tính từ 1:100000 đến 1:33000. Chụp cộng hưởng từ được cho là tiêu chuẩn vàng để chẩn đoán hội chứng chùm đuôi ngựa do thoát vị đĩa đệm đồng thời giúp phân biệt với các bệnh lý khác. Ở đây chúng tôi thảo luận về hai trường hợp lâm sàng với biểu hiện bí tiểu cấp do chèn ép chùm đuôi ngựa giúp các bác sĩ lâm sàng chẩn đoán sớm, có thái độ xử trí và phòng ngừa các rối loạn chức năng thần kinh vĩnh viễn cho bệnh nhân..
Từ khóa: Hội chứng chùm đuôi ngựa, bí tiểu cấp, rối loạn cảm giác vùng yên ngựạ, thoát vị đĩa đệm cột sống thắt lưng.
Acute Urinary Retention due to Cauda Equina Syndrome on patient’s
Acute Lumbar Disc Herniation: 2 case reports
Dinh Thi Phuong Hoai, Nguyen Thanh Minh, Nguyen Vinh Lac,
Tran Thi Mai Dieu, Nguyen Khoa Hung.
Abstract
Cauda Equina Syndrome is a rare but serious neurologic condition. In which neurological dysfunction affects the lumbar and sacral nerve roots in the spinal canal. Cauda equina syndrome includes lower back pain, sensory and motor deficiency in the lower extremities, genitourinary dysfunction, saddle anaesthesia and faecal incontinence. This is a rare condition with an estimated prevalence in the general population of 1: 100000 to 1: 33000. Magnetic resonance imaging is thought to be the gold standard for diagnosing cauda equina syndrome due to lumbar disc herniation, concurrently, it helps differential diagnosis of other diseases. Here we discuss two clinical cases with acute urinary retention due to cauda equina syndrome, knowledge of which is essential for early diagnosis, treatment and prevention of permanent neurological dysfunction.
Keywords:Cauda equina syndrome, acute urinary retention, saddle anaesthesia, lumbar disc herniation.
I. Đặt vấn đề
Hội chứng chùm đuôi ngựa (CES-cauda equina syndrome-HCCĐN) là một tập hợp nhiều triệu chứng liên quan đến chức năng vận động, cảm giác của các rễ thần kinh thuộc vùng đuôi ngựa. Triệu chứng chung khá đa dạng nhưng có hai biểu hiện quan trọng nhất bao gồm thay đổi cảm giác vùng tầng sinh môn và rối loạn chức năng cơ tròn bàng quang – hậu môn. Trong đó, biểu hiện đầu tiên và hay gặp nhất là rối loạn tiểu tiện với tiểu tiện không tự chủ hoặc bí tiểu, sau đó là rối loạn đại tiện như táo bón hoặc đại tiện không tự chủ. Rối loạn cương như xuất tinh sớm hoặc không có cảm giác tình dục cũng có thể nhưng hiếm hơn. Thăm trực tràng thấy giảm hoặc mất phản xạ cơ thắt hậu môn. Tổn thương vùng đuôi ngựa hiếm khi đơn thuần mà thường phối hợp với yếu hoặc liệt một số nhóm cơ thuộc rễ thần kinh chi phối trong những trường hợp nặng có thể gây liệt hai chi dưới. Theo Gleave và Marfalanc, HCCĐN được chia thành hai loại: Không hoàn toàn và hoàn toàn. Loại 1: HCCĐN không hoàn toàn (CES-incomplete, CESI) với kiểm soát một phần hoạt động bài xuất nước tiểu (như phải gồng bụng, rặn nhiều, giảm phần nào cảm giác căng tiểu của bàng quang khi đi tiểu…). Loại 2: HCCĐN có bí tiểu (CES-Retention, CESR) bệnh nhân hoàn toàn không kiểm soát hoạt động bài xuất nước tiểu (như bí tiểu hoặc tiểu không tự chủ) [8].
Nguyên nhân phổ biến nhất của hội chứng chùm đuôi ngựa là do sự chèn ép của thoát vị đĩa đệm cột sống thắt lưng lớn ở vùng L4-L5 và L5-S1 [1], chiếm khoảng 2% các trường hợp thoát vị đĩa đệm cột sống thắt lưng và là một trong số những chỉ định phẫu thuật cấp cứu [5]. Chụp cộng hưởng từ (MRI) là một tiêu chuẩn vàng để chẩn đoán hội chứng chùm đuôi ngựa đồng thời giúp phân biệt với các bệnh lý khác như bóc tách động mạch chủ hoặc nhồi máu cột sống [11]. Myelography và CT Myelography có thể được sử dụng để thay thế cho những bệnh nhân không thể chụp MRI tuy nhiên có nhược điểm là một kỹ thuật xâm lấn.
Chẩn đoán lâm sàng hội chứng chùm đuôi ngựa ngay cả là bác sĩ nội trú phẫu thuật thần kinh thì cũng có tỷ lệ dương tính giả 43% [3]. Vì vậy, vấn đề quan trọng nhất liên quan đến hội chứng chùm đuôi ngựa là thời gian để chẩn đoán sớm, điều trị và phòng ngừa các rối loạn chức năng thần kinh vĩnh viễn. Chính vì vậy, chúng tôi xin báo cáo 2 trường hợp lâm sàng: Bí tiểu cấp do chèn ép chùm đuôi ngựa trên bệnh nhân thoát vị đĩa đệm cột sống thắt lưng cấp để giúp các bác sĩ lâm sàng tiếp cận nhanh và có thái độ xử trí phù hợp để tránh những biến chứng nặng nề gây ra cho bệnh nhân.
II. Trường hợp lâm sàng
Trường hợp 1
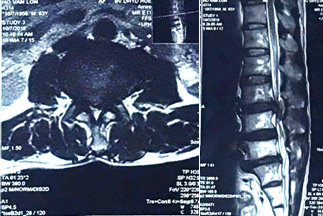
Hình 1. MRI tầng L3/L4: thoát vị đĩa đệm L3/4 chèn ép chùm đuôi ngựa.
Bệnh nhân nam 63 tuổi vào viện vì yếu và mất cảm giác của cả hai chi dưới tiến triển kể từ 2 tuần nay và đau thắt lưng từ 1 năm. Bệnh nhân đau lưng đã lâu với sự gia tăng đau gần đây kèm tiểu không tự chủ. Bệnh nhân bị giảm cơ lực 2 chi dưới, rối loạn cảm giác vùng yên ngựa và giảm trương lực cơ vùng hậu môn. Bệnh nhân có tiền sử tăng huyết áp 3 năm được điều trị thường xuyên.
Tại thời điểm nhập viện, bệnh nhân có ý thức và mạch lạc. Các xét nghiệm cận lâm sàng bao gồm công thức máu cho thấy hồng cầu 3,7 T/l, bạch cầu 8,52 G/l, tiểu cầu 188 G/l, tổng phân tích nước tiểu, chức năng gan và thận, với mức triglyceride, cholesterol và axit uric bình thường. Creatinine huyết thanh 6,2 umol/L, ure huyết thanh 8,3 mmol/L. Chụp MRI (Hình 1) giảm tín hiệu nước các tầng đĩa đệm từ ngang mức L3. Tầng L3/L4: thoát vị rộng ra sau hướng xuống làm hẹp nặng ống sống (độ C), hẹp lỗ liên hợp hai bên, chèn ép chùm đuôi ngựa và rễ thần kinh tương ứng hai bên trong ống sống và ngách bên. Tầng L4/L5; phình đĩa đệm, chèn bao màng cứng làm hẹp ống sống (độ B), hẹp lỗ liên hợp bên trái, chưa thấy rõ chèn rễ thần kinh. Tầng L5/S1: thoát vị đĩa đệm trung tâm và cận phải, chèn ép bao màng cứng, chèn ép rễ thần kinh tương ứng bên phải đoạn trong ống sống. Bệnh nhân được chẩn đoán là hội chứng chùm đuôi ngựa và được lên lịch phẫu thuật mở bản sống rộng rãi, giải áp đoạn L3-L4, và cố định cột sống bằng vít qua cuống L3-L4 (Hình 2). Hậu phẫu không có biến chứng gì, bệnh nhân được xuất viện sau 10 ngày với cơ lực 2 chân được phục hồi, tuy nhiên rối loạn chức năng cơ vòng chưa cải thiện bệnh nhân được hướng dẫn đạt thông tiểu ngắt quãng. Sau 2 tháng, bệnh nhân tái khám với chức năng vận động được phục hồi gần như hoàn toàn, còn cảm giác căng tiểu và cảm giác đại tiện cải thiện rõ rệt với bệnh nhân có thể đại tiểu tiện được sau 3 tháng.
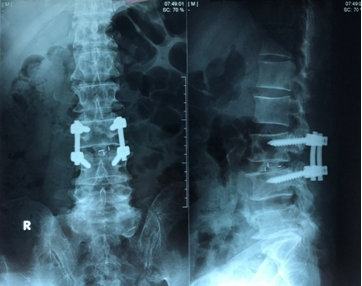
Hình 2. Phẫu thuật mở rộng ống sống L3-L4 giải áp và cố định cột sống bằng vít qua cuống lối sau
Trường hợp 2:
Bệnh nhân nữ 33 tuổi đến khoa cấp cứu vì đau thắt lưng và tê hai chi dưới. Hai tuần trước, bệnh nhân đột ngột đau vùng cột sống thắt lưng sau khi mang vác vật nặng kèm không đứng lên ngồi xuống được. Bệnh nhân đi khám ở bệnh viện huyện được chẩn đoán gai cột sống sau đó điều trị bằng thuốc acetaminophen kèm chân cứu 3 ngày nhưng không đỡ. Cách nhập viện 4 ngày, bệnh nhân tê 2 chân tăng dần, bí tiểu cấp và được đặt thông tiểu (tại một phòng khám tư nhân) lượng nước tiểu # 400ml, và táo bón đã 3 ngày nay, quá lo lắng nên bệnh nhân vào viện. Tiền sử: rong kinh cách 1 năm, đau lưng cách 1 năm tự khỏi nên không điều trị gì
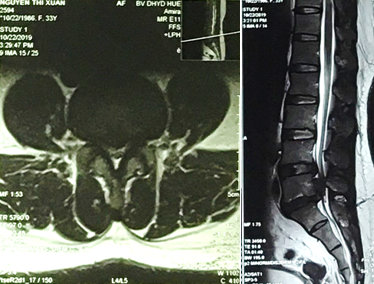
Hình 3. MRI thoát vị đĩa đệm di trú trên tầng L5/S1, chèn ép bao màng cứng và rễ thần kinh tương ứng. Lồi đĩa đệm ra sau L4/L5.
Khi khám thực thể, bệnh nhân đã tỉnh táo và định hướng và có dấu hiệu sinh tồn ổn định. Thử nghiệm Lasegue dương tính 30 độ cả hai chân, cơ lực tốt trong tất cả các nhóm cơ của chi dưới bên phải. Sức cơ của chi dưới bên trái đã giảm xuống còn 3 trên 5 trong các cơ hamstrings, và cơ tứ đầu đùi; 2-3 trên 5 (theo ASIA) trong các cơ bắp chân và duỗi ngón cái dài, ngắn. Phản xạ gân xương cho thấy bình thường phản xạ gân xương bánh chè, giảm phản xạ gân Achilles hai bên. Khám cảm giác: dị cảm khu vực quanh hậu môn. Phản xạ cơ thắt hậu môn đã giảm. X quang cột sống thắt lưng cho thấy hẹp nhẹ của các khoảng gian đốt sống L4/L5, L5/S1. Cộng hưởng từ (MRI) của thắt lưng cột sống cho thấy thoát vị đĩa đệm di trú trên tầng L5/S1, chèn ép bao màng cứng và rễ thần kinh tương ứng. Lồi đĩa đệm ra sau L4/L5, chèn ép bao màng cứng và rễ thần kinh tương ứng (Hình 3). Bệnh nhân được chẩn đoán thoát vị đĩa đệm L4/L5, L5/ S1 gây hội chứng chùm đuôi ngựa và được phẫu thuật cấp cứu. Phẫu thuật mở bản sống L4/l5, L5/S1 giải áp rộng rãi kèm cố định cột sống bằng vít qua cuống (Hình 4). Hậu phẫu, không có biến chứng gì, thiếu hụt cảm giác và vận động cải thiện; bệnh nhân vẫn giảm trương lực cơ thắt hậu môn và chưa có cảm giác đi tiểu lại. Bệnh nhân được chuyển đến đơn vị phục hồi chức năng cho trị liệu tiếp tục và hướng dẫn bệnh nhân đặt thông tiêu ngắt quãng. Hai tháng sau phẫu thuật, bệnh nhân đã có thể đi lại bình thường, mặc dù dáng đi rộng và chậm. Cảm giác đi tiểu và đại tiện cải thiện đáng kể 3 tháng sau phẫu thuật.
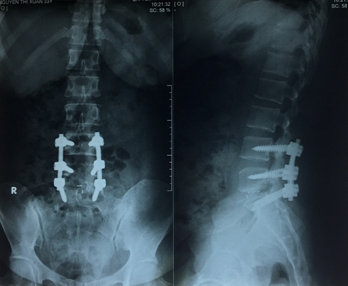
Hình 4. Phẫu thuật mở rộng ống sống L4-L5-S1 giải áp và cố định cột sống bằng vit qua cuống lối sau
III. Bàn luận
Hội chứng chùm đuôi ngựa là một tình trạng thần kinh nghiêm trọng xuất phát từ sự rối loạn chức năng của rễ thần kinh vùng thắt lưng cùng. Hội chứng chứng chùm đuôi ngựa bao gồm các triệu chứng suy yếu chức năng bàng quang, ruột, hoặc chức năng tình dục, và yếu liệt quanh hậu môn hoặc vùng yên ngựa [12].
Chùm đuôi ngựa bao gồm các rễ thần kinh ở xa nón tủy, và có thể được chia thành hai loại: không hoàn toàn và hoàn toàn. Trong hội chứng chùm đuôi ngựa hoàn toàn, bệnh nhân có rối loạn vùng yên ngựa và bí tiểu hoặc không kiểm soát bàng quang hoặc ruột. Trong khi, hội chứng chùm đuôi ngựa không hoàn toàn có rối loạn cảm giác vùng yên ngựa nhưng rối loạn chức năng bàng quang và ruột không tiến triển đến bí tiểu hoặc tiểu không tự chủ. Các triệu chứng bàng quang hoặc ruột mà những bệnh nhân này có thể bao gồm mất cảm giác tiểu gấp [7].
Nguyên nhân phổ biến nhất của hội chứng chùm đuôi ngựa là thoát vị lớn đĩa đệm cột sống thắt lưng ở mức L4-L5 và L5-S1 [1]. Nhiều nguyên nhân khác ít gặp hơn của hội chứng chùm đuôi ngựa bao gồm: chấn thương cột sống với gãy xương hoặc co thắt. Hạch cột sống có nguồn gốc di căn hoặc nguyên phát có thể gây chèn ép, thường đi kèm với đau rõ rệt và thường là một phần của tình trạng mãn tính. Các nguyên nhân nhiễm trùng với sự hình thành áp xe trong xương, hoặc trong ống sống cũng có thể gây ra hội chứng chùm đuôi ngựa [4].Hội chứng chùm đuôi ngựa được xác định bằng suy yếu chức năng bàng quang, ruột và chức năng tình dục với rối loạn cảm giác vùng quanh hậu môn và yên ngựa [12], và cũng là triệu chứng lâm sàng quan trọng để giúp phân biệt giữa hội chứng chùm đuôi ngựa và đau thần kinh tọa [7].
Chụp cộng hưởng từ (MRI) là tiêu chuẩn vàng được lựa chọn chẩn đoán hội chứng chùm đuôi ngựa. MRI giúp mô tả rõ ràng bệnh lý mô mềm và phân định mức độ tổn thương và giúp chẩn đoán phân biệt một số bệnh lý tương tự như bóc tách động mạch chủ hoặc nhồi máu cột sống. Nhược điểm không thể sử dụng MRI cho những trường hợp đặt máy tạo nhịp tim và khả năng chịu đựng bệnh nhân kém do sợ bị ngạt [11], [2]. Chụp cộng hưởng từ (MRI) không xác định rõ ràng như chụp cắt lớp vi tính (CT) nhưng tốt hơn trong việc hiển thị các mô mềm như đĩa đệm, dây chằng vàng, bao màng cứng và rễ thần kinh [2]. Phim Xquang thẳng thường không có ích trong việc kiểm tra thoát vị đĩa đệm nhưng có thể cung cấp thông tin có giá trị trong bối cảnh chấn thương cấp tính. Myelography và CT Myelography có thể được sử dụng thay thế cho bệnh nhân không thể chụp với MRI nhưng có nhược điểm là kỹ thuật xâm lấn.
Chẩn đoán lâm sàng hội chứng chùm đuôi ngựa ngay cả là bác sĩ nội trú phẫu thuật thần kinh thì cũng có tỷ lệ dương tính giả 43%, vì vậy hình ảnh học có giá trị quan trọng trong chẩn đoán[3]. Vấn đề quan tâm nhất liên quan đến hội chứng chùm đuôi ngựa là thời gian. Khi một bệnh nhân có các đặc điểm lâm sàng của hội chứng chùm đuôi ngựa và chụp MRI cho thấy nguyên nhân chèn ép lên chùm đuôi ngựa thì đề nghị giải áp bằng phẫu thuật được hướng tới [1]. Hầu hết các trường hợp là do thoát vị đĩa đệm thắt lưng nên phẫu thuật cắt bỏ bản sống rộng rãi để giải áp được chỉ định. Phẫu thuật đòi hỏi kỹ thuật để tránh gây tổn thương thêm cho rễ thần kinh hoặc xé rách màng cứng. Hội chứng chùm đuôi ngựa không hoàn toàn đòi hỏi phải phẫu thuật khẩn cấp để cố gắng ngăn chặn sự suy giảm chức năng bàng quang [9], [14].
Hội chứng chùm đuôi ngựa kéo dài có ảnh hưởng nghiêm trọng đến đời sống cá nhân và xã hội. Thời điểm phẫu thuật vẫn còn là một vấn đề gây tranh cãi, nhiều phẫu thuật viên đề xuất nên giải áp sớm để giảm nguy cơ rối loạn chức năng thần kinh lâu dài. Nghiên cứu công bố năm 2015 của Hiệp hội phẫu thuật cột sống Anh quốc trên 99 bệnh nhân hội chứng chùm đuôi ngựa cho thấy 10% bệnh nhân tiến triển từ HCCĐN không hoàn toàn đến hoàn toàn trong 12 giờ kể từ khi nhập viện, con số này trong 24 giờ đầu là 26% [6]. Các trường hợp bệnh nhân nhập viện muộn (trên 24 giờ từ khi khởi phát triệu chứng) là một tình huống lâm sàng thường gặp ở các nước đang phát triển như Việt Nam. Sarvdeep Dhattet và cộng sự (2011) qua nghiên cứu trên 50 bệnh nhân thời gian được phẫu thuật trung bình 12,2 ngày từ khi có các triệu chứng của rối loạn bàng quang thần kinh (do nhập viện muộn), bất kể HCCĐN không hoàn toàn hay hoàn toàn chỉ ra rằng chỉ định phẫu thuật sớm là có lợi cho bệnh nhân, vì thời gian đạt được kết quả hồi phục tốt hơn ở nhóm bệnh nhân nhập viện và được phẫu thuật sớm [13].
Điều trị bằng steroid liều cao (dexamethasone 4-100 mg IV) có thể giúp giảm đau và cải thiện chức năng thần kinh (bằng cách giảm phù nề) trong khi chờ đợi phẫu thuật. Kết quả phục hồi của bệnh nhân phụ thuộc chủ yếu bởi các triệu chứng của họ. Những bệnh nhân bị liệt nhưng được sự trợ giúp thì có khoảng 50% cơ hội đi lại và 79% bệnh nhân bị bí tiểu cấp sẽ tiếp tục cần đặt thông tiểu sau khi điều trị[10].
Kết quả lâm sàng ở bệnh nhân hội chứng chùm đuôi ngựa với triệu chứng bí tiểu thì khả năng phục hồi kém và không liên quan đến thời gian phẫu thuật. Các nghiên cứu lâm sàng cho thấy rằng HCCĐN không hoàn toàn hay hoàn toàn có ảnh hưởng rất lớn tới khả năng hồi phục các khiếm khuyết thần kinh của bệnh nhân, đồng thời HCCĐN không hoàn toàn có thể tiến triển thành hoàn toàn trong một thời gian ngắn, cũng như rất khó phân biệt rạch ròi 2 loại này trong nhiều trường hợp, do đó việc phẫu thuật giải áp sớm cho mọi trường hợp là điều nên làm. Chẩn đoán lâm sàng nên được xác định sớm nếu có các triệu chứng gợi ý kết hợp với chụp cộng hưởng từ cột sống thắt lưng. Cần phối hợp chặt chẽ với các chuyên khoa Thận – Tiết niệu, Khoa Phục hồi chức năng sau phẫu thuật để đạt được kết quả hồi phục tốt nhất cho bệnh nhân. Các khiếm khuyết thần kinh như rối loạn bàng quang thần kinh là yếu tố ảnh hưởng lớn nhất đến chất lượng sống của bệnh nhân sau phẫu thuật và cần thời gian phục hồi tương đối kéo dài, từ vài tuần đến vài năm. Phương pháp đặt thông tiểu ngắt quãng đang là giải pháp an toàn và hiệu quả trong khoảng thời gian này, giúp cải thiện đáng kể chất lượng sống cũng như hiệu quả điều trị, nên được nghiên cứu áp dụng rộng rãi vào thực tế lâm sàng. Trong trường hợp của chúng tôi sau 3 tháng cả 2 bệnh nhân đều có sự phục hồi khả năng đại tiểu tiện nhờ tập phục hồi chức năng kết hợp y học cổ truyền sau mổ.
IV. Kết luận
Hội chứng chùm đuôi ngựa rất hiếm, nhưng gây gánh nặng lớn nếu các triệu chứng vẫn còn tồn tại. Chẩn đoán lâm sàng là không dễ dàng và ngay cả khi đã có kinh nghiệm thì tỷ lệ dương tính giả lên đến 43%. Việc chẩn đoán cần dựa vào hình ảnh cộng hưởng từ. Thoát vị đĩa đệm cột sống thắt lưng là nguyên nhân phổ biến nhất gây ra bí tiểu cấp do chèn ép chùm đuôi ngựa. Phẫu thuậtmở rộng bản sống và giải áp sớm, tốt nhất trong vòng 24 - 48 giờ giúp giảm nguy cơ rối loạn chức năng thần kinh lâu dài và cải thiện cơ hội phục hồi cho bệnh nhân.
Tài liệu tham khảo
- Ahn UM, Ahn NU, Buchowski JM, Garrett ES, Sieber AN, Kostuik JP. (2000). Cauda equina syndrome secondary to lumbar disc herniation: a meta-analysis of surgical outcomes. Spine. 2000;25:1515-22.
- Akbar A, Mahar A. (2002). Lumbar disc prolapse: management and outcome analysis of 96 surgically treated patients. J Pak Med Assoc. 2002;52(2):62-5.
- Bell DA, Collie D, Statham PF. (2007). Cauda equina syndrome: what is the correlation between clinical assessment and MRI scanning? Br J Neurosurg. 2007;21:201-3.
- Cohen DB. (2004). Infectious origins of cauda equina syndrome. Neurosurg Focus. 2004;16(6):e2.
- Dommisse GF. (1975). Morphological aspects of the lumbar spine and lumbosacral region. Orthop Clin North Am. 1975;6(1):163-75.
- Germon, T., Ahuja, S., Casey, A. T. H., Todd, N. V., & Rai, A. (2015). British Association of Spine Surgeons standards of care for cauda equina syndrome. The Spine Journal. 2015, 15(3), S2–S4.
- Gitelman A, Hishmeh S, Morelli BN, Joseph SA, Casden A, Kuflik P, et al. (2008). Cauda equina syndrome: a comprehensive review. Am J Orthop. 2008;37(11):556-62.
- Gleave JRW, Macfarlane R. (2002). Cauda equina syndrome: what is the relationship between timing of surgery and outcome? Brit J Neurosurg. 2002;16(4):325–328.
- Gleave JR, MacFarlane R. Prognosis for recovery of bladder function following lumbar central disc prolapse. Br J Neurosurg. 1990;4:205-9.
- Ma B, Wu H, Jia LS, Yuan W, Shi GD, Shi JG. (2009). Cauda equina syndrome: a review of clinical progress. Chin Med J. 2009;122(10):1214-22.
- Millar L, Robinson A, O'Flaherty M, Eames N, Johnston N, Heyburn G. (2011). Magnetic Resonance Imaging in a Patient with a Dual Chamber Pacemaker. Case reports in medicine. 2011;2010.
- Kostuik JP. (2004). Medicolegal consequences of cauda equina syndrome. an overview. Neurosurg Focus. 2004;16(6):e8
- Sarvdeep Dhatt, Naveen Tahasildar, Sujit Kumar Tripathy, Raj Bahadur, Mandeep Dhillon. (2011). Outcome of spinal decompression in cauda equina syndrome presenting late in developing countries: case series of 50 cases. Eur Spine J (2011) 20:2235–2239.
- Todd NV. (2005). Cauda equina syndrome: the timing of surgery probably does influence outcome. Br J Neurosurg. 2005;19(4):301-6.


