Đinh Thị Phương Hoài, Lê Trọng Hiếu, Trần Thị Mai Diệu, Phạm Hải Dương,
Dương Ngọc Thanh Vân, Nguyễn Vĩnh Lạc, Nguyễn Thanh Minh
Khoa ngoại thần kinh – Bệnh viện Trường Đại Học Y Dược Huế.
Tóm tắt.
Khuyết eo chiếm khoảng 4,4 – 5,8% trong đó khuyết eo cột sống thắt lưng đa tầng là 0,3% và khuyết eo cột sống đa tầng liên quan đến trượt đốt sống thậm chí còn hiếm gặp hơn. Chúng tôi xin báo cáo 2 trường hợp trượt đốt sống thắt lưng ba tầng do khuyết eo: Bệnh nhân nữ 49 tuổi vào viện vì đau thắt lưng âm hơn 8 tháng nay, gần đây triệu chứng đau tăng lên khi đứng và đi lại kèm theo co cứng vùng thắt lưng và đau theo rễ thần kinh S1, làm hạn chế vận động, và bệnh nhân nam 63 tuổi vào viện vì đau tê và rối loạn cảm giác vùng quanh hậu môn kèm tiểu khó 2 tuần nay, các triệu chứng tăng dần tới thời điểm thăm khám. Cả hai bệnh nhân đều được chẩn đoán trượt đốt sống thắt lưng đa tầng do khuyết eo và đã được chỉ định phẫu thuật hàn liên thân sống thắt lưng hai bên lối sau (PLIF). Sau phẫu thuật, cả hai bệnh nhân đều phục hồi tốt mà không có biến chứng nào đáng kể. Kết quả điều trị cải thiện tốt đã gợi ý cho việc áp dụng kỹ thuật PLIF để điều trị trượt đốt sống thắt lưng đa tầng do khuyết eo.
Từ khóa: Trượt đốt sống thắt lưng đa tầng, đau thắt lưng, đau rễ thần kinh, khuyết eo, hàn liên thân sống thắt lưng hai bên đường sau (PLIF).
Tác giả liên lạc: Bs Đinh Thị Phương Hoài, Khoa ngoại Thần kinh – Bệnh viện Trường Đại học y dược Huế, email: phuonghoai1412.md@gmail.com, Sđt: 039 3579 437
Abstract
Posterolateral Lumbar Fusion Surgery for Treating Multilevel Spondylolisthesis due to Lumbar Spondylolysis: Case Report.
Lumbar spondylolysis accounts for 4.4 to 5.8%, in there, multilevel lumbar spondylolysis is 0.3%, which associated with lumbar spondylolisthesis are even rarer. We reported two cases of a three-level lumbar spondylolisthesis due to lumbar spondylolysis with a 49-year-old woman admitted to the hospital for dull lower back pain over the past 8 months, recently the symptoms of pain were exacerbated when standing and walking. Spasticity in the lumbar region and radiculopathy at the S1 nerve root, limiting movement. And a 63-year-old male patient was admitted to the hospital because of numbness and perianal sensory disturbances with difficulty urinating for 2 weeks, symptoms increased gradually to the time of examination. After surgery, the patients recovered well without any significant complications. The improved results of treatment have suggested the application of PLIF surgery to treat multilevel lumbar spondylolisthesis due to lumbar spondylolysis.
Keywords: multilevel lumbar spondylolisthesis, lumbar pain, radiculopathy, lumbar spondylolysis, Posterior lumbar interbody fusion (PLIF).
1. Đặt vấn đề
Trượt đốt sống do khuyết eo là tình trạng khuyết eo của cột sống thắt lưng dẫn đến trượt đốt sống trên ra trước hoặc ra sau so với đốt sống dưới. Tỷ lệ mắc ước tính của khuyết eo chiếm khoảng 4,4 – 5,8% và trượt đốt sống do khuyết eo dao động khoảng 2,6-4,4% [1], khuyết eo cột sống thắt lưng đa tầng là 0,3% và 90,3% các trường hợp liên quan đến đốt sống L5 [2]. Trượt đốt sống đa tầng do khuyết eo thậm chí còn hiếm gặp hơn [3], [4]. Theo Wiltse – Newman, trượt đốt sống thắt lưng – cùng được chia thành 6 loại: trong đó trượt đốt sống do khuyết eo thuộc loại II, xảy ra thứ phát sau một khiếm khuyết phần gian mỏm khớp (hay eo), sự khuyết eo này có thể là một kết quả của gãy mệt hoặc kéo dài của mỏm khớp nguyên vẹn [5].
Hầu hết bệnh nhân trượt đốt sống được điều trị bảo tồn. Đặc biệt với những bệnh nhân tuổi thiếu niên, nằm nghỉ, mang áo nẹp và hạn chế các hoạt động gây đau có thể cải thiện được các triệu chứng của bệnh. Tuy nhiên, phẫu thuật phải được đặt ra trong trường hợp thiếu hụt thần kinh tiến triển hoặc hội chứng chùm đuôi ngựa. Và trong đa số các trường hợp trượt đốt sống đa tầng đều chỉ định phẫu thuật [4]
Phẫu thuật điều trị trượt đốt sống do khuyết eo nhằm mục đích: giải phóng chèn ép thần kinh và làm vững cột sống, bao gồm sửa chữa khiếm khuyết trực tiếp, ghép xương liên thân đốt và phối hợp cả hai phương pháp trên ở những tầng cột sống khác nhau [6]. Phẫu thuật sửa chữa trực tiếp bảo tồn các chuyển động trong tầng đốt sống bị ảnh hưởng đã trở nên phổ biến ở những bệnh nhân trẻ với khuyết eo, nó phù hợp trong trường hợp không trượt đốt sống và không phân độ trượt chính xác [7]. Hàn liên thân sống thắt lưng hai bên đường sau (PLIF) sử dụng một hệ thống vít chân cung để cố định cột sống và đặt mảnh ghép liên thân sống để cố định vững chắc đốt sống trượt do khuyết eo. Bài báo cáo trình bày trường hợp lâm sàng hiếm gặp: trượt đột sống thắt lưng ba tầng do khuyết eo L3-L5.
2. Báo cáo trường hợp lâm sàng
Trường hợp 1.
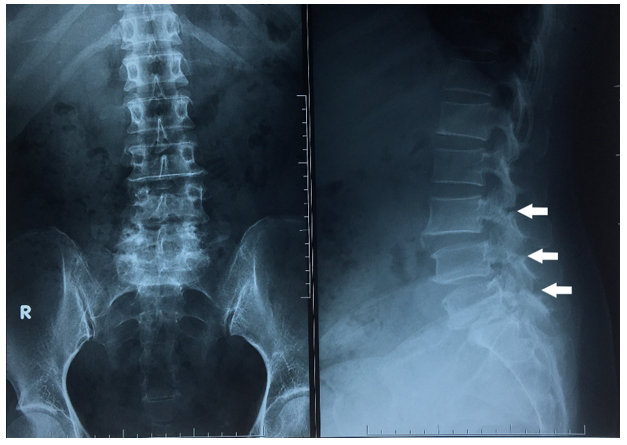
Hình 1. Xquang cột sống thắt lưng thẳng – Trái, nghiêng – Phải: trượt đốt sống ba tầng L3-L4, L4-L5, L5-S1 ra trước độ I, khuyết eo đốt sống L3, L4, L5
Bệnh nhân nữ 49 tuổi vào viện vì đau thắt lưng âm ỉ trong hơn 8 tháng nay, gần đây triệu chứng đau tăng dần đặc biệt khi đứng và đi lại kèm co cứng vùng cột sống thắt lưng làm hạn chế vận động nhiều. Khám thực thể: đau dọc theo rễ thần kinh S1, điểm JOA và VAS cho đau thắt lưng là 8 và 10, dấu hiệu bậc thang dương tính, Lasègue dương tính 30 độ chân phải, 50 độ chân trái, X quang cột sống thắt lưng (Hình 1) và cộng hưởng từ cột sống thắt lưng cho thấy khuyết eo cột sống thắt lưng ba tầng ở L3-L5 với trượt nhẹ thân đốt sống L3, L4, L5 ra trước phối hợp phình lồi đĩa đệm ga chèn ép rễ thần kinh S1 hai bên trong ống sống (Hình 2) và thoái hóa đốt sống đĩa đệm đa tầng, đốt sống L3, L5, S1 thoái hóa MODIC II, biến dạng nhẹ đường cong sinh lý. Điều trị nội khoa bằng thuốc giảm đau, chống viêm, và giãn cơ không cải thiện. Bệnh nhân trượt đốt sống đa tầng do khuyết eo từ L3-L5 và có triệu chứng đau theo rễ thần kinh S1 nên chúng tôi đã quyết định tiến hành phẫu thuật PLIF: cố định cột sống bằng vít qua cuống tại L4-S1 và đặt mảnh ghép liên thân sống (PEEK) tại L5-S1.
Các bệnh nhân nằm sấp, định vị L3-S1 dưới màng hình tăng sáng, rạch da đường dọc giữa sau từ L3-S1. Mỏm gai, mảnh cung và mấu khớp hai bên được bộc lộ, bắt 8 vít đa trục vào chân cung L3, L4, L5 và S1. Xác định vị trí vít đánh giá việc giảm trượt dựa vào màng huỳnh quang. Sau đó, lấy bỏ hoàn toàn mảnh cung hai bên và giải áp tủy rễ, giải phóng rễ thần kinh S1 bên phải và ngách bên. Tiếp tục, lấy nhân đệm và loại bỏ các tấm sụn cuối. Một một PEEK, chứa đầy xương ghép chèn vào khoang gian đĩa đệm. Đặt 2 thanh Rod và cố định lại bằng ốc vít, ép vít dọc trục. Các vít chân cung được nén ép để tạo độ ưỡn của cột sống thắt lưng. Đặt dẫn lưu, đóng vết mổ 3 lớp. Hậu phẫu không có biến chứng gì, bệnh nhân được ra viện 10 ngày sau phẫu thuật.
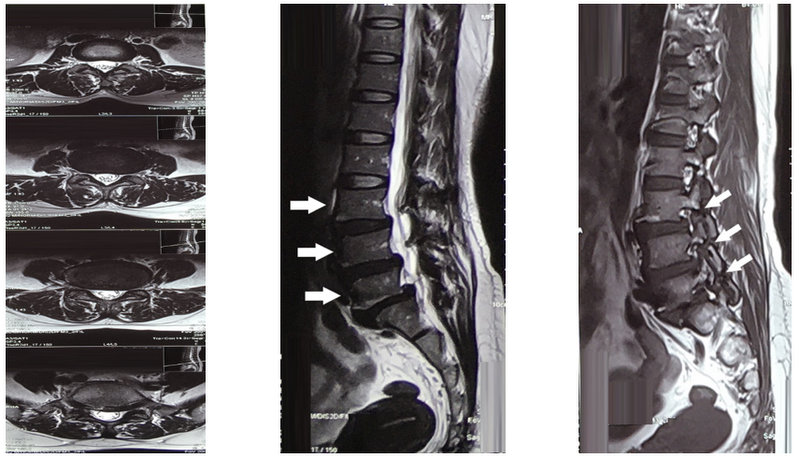
Hình 2. Cộng hưởng từ cột sống thắt lưng: Trái - mặt phẳng axial: phình đĩa đệm L5-S1 lệch trái chèn ép rễ thần kinh tương ứng Giữa – mặt phẳng sagittal: trượt đốt sống L3, L4, L5 ra trước độ I (mũi tên trắng). Hình Phải: khuyết eo đốt sống L3, L4, L5 (dấu mũi tên trắng)
Tái khám sau 1 tháng, các triệu chứng đau thắt lưng và đau rễ thần kinh cải thiện đáng kể. Xquang sau 1 tháng cho thấy phương tiện đúng vị trí (Hình 3)
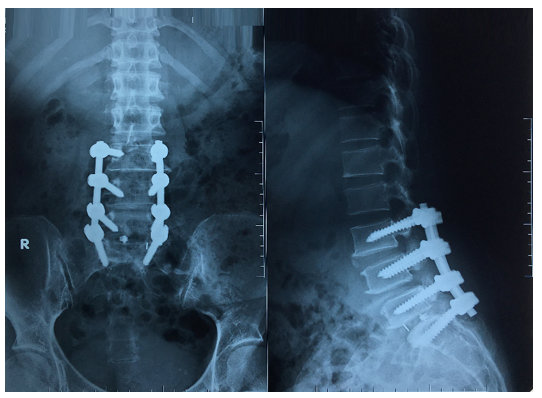
Hình 3. Xquang cột sống thắt lưng sau phẫu thuật 1 tháng. Phương tiện kết hợp xương L3, L4, L5, S1
Trường hợp 2.
Bệnh nhân nam 63 tuổi vào viện vì đau tê và rối loạn cảm giác vùng quanh hậu môn kèm tiểu khó 2 tuần nay, các triệu chứng tăng dần tới thời điểm thăm khám. Tiền sử: bệnh thận mạn (CKD) đang điều trị với corticoid 10-15 viên/ngày, tăng huyết áp đang điều trị 1 năm nay, hen phế quản 4 năm. Thăm khám thực thể: đau vùng cột sống thắt lưng lan xuống hai chân, điểm VAS đau cột sống thắt lưng 9/10 rối loạn đại tiểu tiện (tiểu khó, đại tiện khó), cơ lực chân phải 4/5, chân trái 4/5; hình ảnh X quang (Hình 1a), CT scan, MRI vùng cột sống thắt lưng cho thấy gai xương L3, L4, L5, giảm chiều cao thân đốt sống L4, L5, khuyết eo L3, L4, L5 gây trượt thân đốt sống L3, L4 ra trước độ I (Hình 1b), phình đĩa đệm L3-4 chèn ép rễ thần kinh L3 hai bên đoạn trong lỗ liên hợp, phình đĩa đệm tầng L4-5 chèn ép rễ thần kinh L4 bên trái đoạn trong lỗ liên hợp, thoái hóa đa tầng đĩa đệm cột sống thắt lưng. Bệnh nhân đã có triệu chứng rối loạn cơ vòng kèm các dấu hiệu thần kinh tăng nặng lên nên chúng tôi quyết định phẫu thuật PLIF: cố định cột sống bằng vít qua cuống tại L3-S1 và đặt hai mảnh ghép liên thân (PEEK) tại L3-4, L4-5. Trước khi tiến hành phẫu thuật, bệnh nhân được điều trị ổn định huyết áp, ổn định đường huyết, kiểm soát cơn hen phế quản.
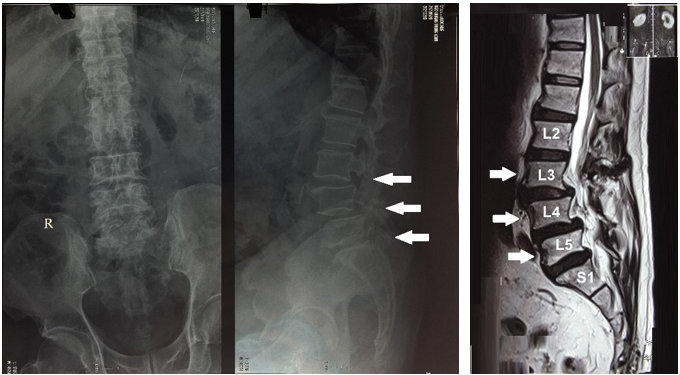
Hình 1. Hình 1a. Xquang cột sống thắt lưng thẳng-nghiên, Hình 1b. MRI vùng cột sống thắt lưng cho thấy gai xương L3, L4, L5, giảm chiều cao thân đốt sống L4, L5, khuyết eo L3, L4, L5 gây trượt thân đốt sống L3, L4 ra trước độ I.
Bệnh nhân nằm sấp, định vị L3-S1 dưới màng hình tăng sáng, rạch da đường dọc giữa sau từ L3-S1. Mỏm gai, mảnh cung và mấu khớp hai bên được bộc lộ, bắt 8 vít đa trục vào chân cung L3, L4, L5 và S1. Xác định vị trí vít dựa vào màng tăng sáng. Sau đó, lấy bỏ hoàn toàn mảnh cung hai bên và giải áp tủy rễ, giải phóng rễ thần kinh L3, L4, L5 hai bên và ngách bên. Tiếp tục, lấy nhân đệm và loại bỏ các tấm sụn cuối. Hai PEEK, chứa đầy xương ghép chèn vào khoang gian đĩa đệm tại vị trí L3-4, L4-5. Đặt 2 thanh Rod và cố định lại bằng ốc vít, ép vít dọc trục. Các vít chân cung được nén ép để tạo độ ưỡn của cột sống thắt lưng. Đặt dẫn lưu, đóng vết mổ 3 lớp. X quang 3 ngày sau phẫu thuật (Hình 2) cho thấy phương tiện đúng vị trí. Sau phẫu thuật 1 tuần, các triệu chứng thần kinh và cơ lực được cải thiện. Hậu phẫu không có biến chứng gì, bệnh nhân được ra viện 10 ngày sau phẫu thuật.
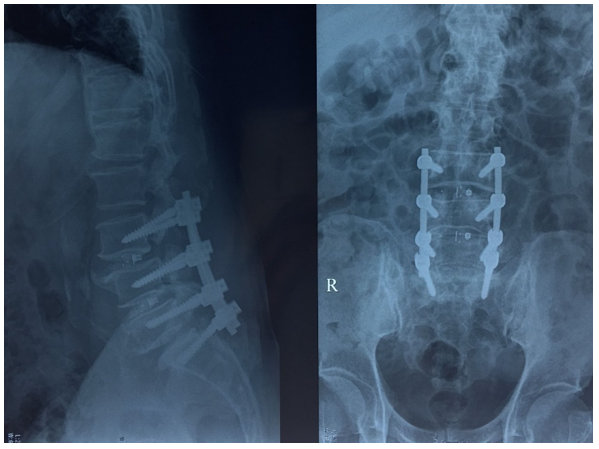
Hình 2. Xquang cột sống thắt lưng sau phẫu thuật 3 ngày. Phương tiện kết hợp xương L3, L4, L5, S1.
3. Bàn luận
Tỷ lệ mắc khuyết eo cột sống cao hơn so với trượt đốt sống. Khoảng 20 -70% các khuyết eo dẫn đến trượt đốt sống ra trước [4]. Mặc dù cơ chế sinh lý bệnh chính xác của khuyết eo cột sống thắt lưng vẫn chưa được biết rõ, nhưng có thể xem xét hai yếu tố di truyền và cơ học để giải thích sự khiếm khuyết này. Một số nghiên cứu cho thấy rằng không có biến thể di truyền cụ thể được xác định, nhưng dường như bệnh lý có khuynh hướng di truyền [8], với tỷ lệ mắc trượt đốt sống do khuyết eo được báo cáo ở những người họ hàng khoảng 25-30% [1]. Từ quan điểm cơ học, công việc nặng nhọc và lặp đi lặp lại cúi hoặc ngửa cột sống cũng là một yếu tố thúc đẩy, vì vậy, các hoạt động như thể dục dụng cụ, lặn, nâng tạ, và đấu vật có liên quan đến tỷ lệ mắc bệnh trượt đốt sống cao hơn [4]. Nguyên nhân của trượt đốt sống do khuyết eo có khả năng là sự kết hợp của nhiều yếu tố.
Về triệu chứng: trượt đốt sống do khuyết eo gồm hai hội chứng chính là hội chứng cột sống và hội chứng rễ thần kinh. Trước hết là đau thắt lưng, đau tăng lên khi đi lại, đứng lâu và cúi ngửa cột sống. Thay đổi tư thế từ ngồi sang đứng rất khó khăn, trong những trường hợp có độ trượt lớn, sờ vùng thắt lưng có thể thấy chỗ hõm, được gọi là “dấu hiệu bậc thang”. Đau dọc theo rễ thần kinh thường được biểu hiện đau lan xuống mông, đùi, cẳng chân và bàn chân do thần kinh toạ bị chèn ép, đau tăng lên khi ho, hắc hơi; khám thấy dấu hiệu Lasègue (+). Đôi khi bệnh nhân giảm hoặc mất cảm giác vùng rễ thần kinh chi phối. Một số trường hợp xuất hiện bại, teo cơ, hạn chế vận động cẳng, bàn chân. Cần lưu ý trong độ trượt cao có thể dẫn đến hội chứng chèn ép chùm đuôi ngựa [1] bao gồm các triệu chứng đau thắt lưng dữ dội, đau dây thần kinh tọa đặc biệt ở L5-S1, thường hai bên nhưng đôi khi vắng mặt, rối loạn cảm giác vùng yên ngựa và/hoặc cơ quan sinh dục, rối loạn chức năng tình dục, bàng quang, ruột [9]. Trong trượt độ III trở lên có thể dẫn đến gù thắt lưng cùng và được bù trừ theo hai cách: bệnh nhân cố gắng kéo dài cột sống thắt lưng và xoay khung chậu (uốn cong) để xương cùng theo chiều dọc hơn. Hoặc có thể uốn cong đầu gối và hông để hỗ trợ trong việc duy trì sự cân bằng với sự căng cơ hamstrings [1], [4] làm ưỡn của cột sống thắt lưng, và phẳng mông. Trên hình ảnh học, “vòng cổ chó Scotty” của Millard với sự khuyết eo hai bên trên X quang mặt phẳng xiên có giá trị giúp chẩn đoán trượt đốt sống. Tuy nhiên, ngày nay chụp cắt lớp vi tính (CT) và hình ảnh cộng hưởng từ (MRI) thường được sử dụng hơn để chẩn đoán sớm khuyết eo và trượt đốt sống và đưa ra quyết định điều trị [10].
Về điều trị. Điều trị trượt đốt sống thắt lưng đa tầng có thể bằng phương pháp điều trị bảo tồn hoặc phẫu thuật. Điều trị bảo tồn bao gồm việc sử dụng thuốc kháng viêm không steroid, tiêm rễ thần kinh chọn lọc, mang áo nẹp, hạn chế các hoạt động thể thao và nghỉ ngơi tại giường [1]. Smith và Hu đề xuất rằng vật lý trị liệu nên nhằm mục đích giảm căng cột sống thắt lưng, tăng cường các bài tập cơ bụng và bài tập cho cơ duỗi cột sống, cơ hamstrings và mạc thắt lưng-lưng [11]. Điều trị bảo bồn là điều trị chuẩn cho trượt đốt sống do khuyết eo trong những trường hợp phân loại Meyerding độ III trở xuống [3]. Can thiệp phẫu thuật được lựa chọn khi điều trị bảo tồn thất bại. Nói chung, trẻ em đáp ứng tốt với điều trị bảo tồn. Tuy nhiên, với độ trượt cao hoặc tiến triển trượt tăng dần có thể yêu cầu can thiệp phẫu thuật với kết quả phẫu thuật tốt hơn ở trẻ em so với người lớn [11]. Các phương pháp phẫu thuật chính được thực hiện cho trượt đốt sống thắt lưng do khuyết eo là sửa chữa trực tiếp các khiếm khuyết, hàn liên thân sống thắt lưng lối sau, hàn liên thân sống thắt lưng qua lỗ tiếp hợp. Chúng tôi nghĩ rằng nguyên tắc điều trị trượt đốt sống thắt lưng đa tầng do khuyết eo cũng giống như đối với trượt đốt sống thắt lưng một tầng do khuyết eo. Đối với khuyết eo đốt sống thắt lưng đa tầng mà không trượt đốt sống có thể được sửa chữa trực tiếp sử dụng dây buộc và ghép xương [12]. Tuy nhiên, phương pháp này không thể đạt được sự vững chắc cho cột sống trong trượt đốt sống thắt lưng đa tầng do khuyết eo. Vì vậy, trong trường hợp của chúng tôi, bệnh nhân được phẫu thuật hàn liên thân sống thắt lưng lối sau với cố định cột sống bằng vít qua cuống L3-S1 và đặt mảnh ghép liên thân sống (PEEK) L5-S1. Tái khám sau 1 tháng, đau thắt lưng và đau rễ thần kinh của bệnh nhân đã gần như biến mất hoàn toàn. X-quang trước và sau cho thấy phương tiện đúng vị trí (Hình 4).
4. Kết luận
Chúng tôi đã báo cáo một trường hợp trượt đốt sống thắt lưng đa tầng do khuyết eo từ L3-L5, rất hiếm gặp. Chẩn đoán dựa vào triệu chứng lâm sàng đau cột sống thắt lưng và đau theo rễ thần kinh, với sự hỗ trợ của hình ảnh cộng hưởng từ giúp làm rõ chẩn đoán. Phẫu thuật PLIF gồm cố định cột sống bằng vít qua cuống và đặt mảnh ghép liên thân sống (PEEK) đã cho thấy sự cải thiện tốt của bệnh nhân gợi ý việc áp dụng kỹ thuật PLIF để điều trị trượt đốt sống thắt lưng đa tầng do khuyết eo.
Tài liệu tham khảo
- Ganju A. Isthmic spondylolisthesis. Neurosurg Focus 2002; 13:1–6.
- Sakai, T., Sairyo, K., Suzue, N., Kosaka, H. and Yasui, N. (2010) Incidence and Etiology of Lumbar Spondylolysis: Review of the Literature. Journal of Orthopaedic Science , 15, 281-288. https://doi.org/10.1007/s00776-010-1454-4
- Dunn AS, Baylis S, Ryan D: Chiropractic management of mechanical low back pain secondary to multiple-level lumbar spondylolysis with spondylolisthesis in a United States Marine Corps veteran: a case report. J Chiropr Med 8:125–130, 2009
- Wong LC: Rehabilitation of a patient with a rare multi-level isthmic spondylolisthesis: a case report. J Can Chiropr Assoc 48:142–151, 2004
- Wiltse LL, Newman PH, Macnab I. Classification of spondylolysis and spondylolisthesis. Clin Orthop 1976; 117:23–29.
- Higashino, K., Sairyo, K., Katoh, S., Sakai, T., Kosaka, H. and Yasui, N. (2007) Minimally Invasive Technique for Direct Repair of the Pars Defects in Young Adults Using a Spinal Endoscope: A Technical Note. Minimally Invasive Neurosurgery , 50, 182-186.
- Zhang, Y.Z., Liu, Y.J., Chen, J., Li, X.F., Wang, H., Wang, G.L., Yang, H.L. and Jiang, W.M. (2019) Combining Posterolateral Lumbar Fusion and Posterior Lumber Interbody Fusion Surgery for Treating Three-Level Lumber Spondylolysis and Single-Level Spondylolisthesis: Case Report. Journal of Biosciences and Medicines , 7, 77-83. https://doi.org/10.4236/jbm.2019.78006
- Wiltse, L.L. (1962) The Etiology of Spondylolisthesis. The Journal of Bone & Joint Surgery , 44, 539-560. https://doi.org/10.2106/00004623-196244030-00011
- Gardner A, Gardner E, Morley T. Cauda equina syndrome: a review of the current clinical and medico-legal position. Eur Spine J (2011) 20:690–697 DOI 10.1007/s00586-010-1668-3
- Morimoto M., Sakai T, Goto T, Sugiura K, Manabe H, Tezuka F, Yamashita K, Takata Y, Chikawa T and Sairyo K. Is the Scotty Dog Sign Adequate for Diagnosis of Fractures in Pediatric Patients with Lumbar Spondylolysis?. Spine Surg Relat Res 2019; 3(1): 49-53. dx.doi.org/10.22603/ssrr.2017-0099
- Smith JA, Hu SS. Management of spondylolysis and spondylolisthesis in the pediatric and adolescent population. Ortho Clin of North Am 1999; 30:487–498.
- Al-Khawashki H, Wasef Al-Sebai M: Combined dysplastic and isthmic spondylolisthesis: possible etiology. Spine (Phila Pa 1976) 26:E542–E546, 2001


