ThS.BS. Nguyễn Minh Thảo
Khoa Ngoại Tiêu hóa - Bệnh viện Trường Đại học Y Dược Huế
Ung thư tụy là ung thư biểu mô phát sinh từ các tế bào ống tụy. Dựa trên ước tính của GLOBOCAN, ung thư tụy giết chết hơn 466.000 người mỗi năm và đứng thứ 7 trong các nguyên nhân chính gây tử vong do ung thư ở cả hai giới. Theo ước tính toàn cầu, tỷ lệ sống 5 năm đối với ung thư tụy là khoảng 5%. Tỷ lệ mắc bệnh ở cả hai giới tăng dần theo độ tuổi. Khoảng 90% các trường hợp ung thư tụy là ở những người trên 55 tuổi.
Tuyến tụy là một cơ quan nằm sau phúc mạc và nằm trong hình “chữ-C” của tá tràng. Tuyến tụy được chia thành phần đầu phần cổ, phần thân và phần đuôi. Khoảng 60% -70% ung thư biểu mô tuyến tụy phát sinh ở đầu tụy, còn lại được tìm thấy ở cổ, thân và đuôi tụy.
Phẫu thuật cắt bỏ là lựa chọn duy nhất hiện nay để chữa khỏi, nhưng chỉ có 20% trường hợp ung thư tuyến tụy có thể phẫu thuật được tại thời điểm chẩn đoán.
Nếu ung thư biểu mô tuyến tụy tiến triển tại chỗ thì không thể cắt bỏ được. Điều trị tân bổ trợ bằng hóa trị và/hoặc xạ trị thường được áp dụng trong trường hợp này. Nếu ung thư biểu mô tuyến tụy nằm ở đầu tụy, thì phẫu thuật Whipple (phẫu thuật cắt khối tá tụy) là phương pháp được lựa chọn.
Ngoài bệnh lý ung thư tuyến tụy, các bệnh lý ác tính vùng tá tràng, bóng vater, u đoạn cuối ống mật chủ có thể được điều trị triệt căn bằng phẫu thuật cắt khối tá tụy.
Trong lịch sử, ca phẫu thuật cắt khối tá tụy đầu tiên được thực hiện bởi Alessandro Codivilla, một phẫu thuật người Ý, vào năm 1898 và sau đó được chỉnh sửa bởi Walter Kausch vào năm 1912. Sau đó, phẫu thuật được thực hiện hai thì, và Allen Whipple đã cải tiến phẫu thuật Whipple một thì vào năm 1940.
Nhìn chung, có hai loại phẫu thuật cắt khối tá tụy, đó là phẫu thuật Whipple cổ điển và phẫu thuật cắt khối tá tụy bảo tồn môn vị. Phẫu thuật Whipple cổ điển đòi hỏi phải cắt bỏ đầu tụy, tá tràng, một phần của dạ dày, túi mật và một phần của ống mật trong khi ở phẫu thuật cắt khối tá tụy bảo tồn môn vị thì phần dạ dày được bảo tồn.
Hiện tại, với kinh nghiệm lâu năm trong phẫu thuật cắt khối tá tụy, với số lượng lớn các bệnh nhân ác tính vùng tá tụy hằng năm. Khoa Ngoại Tiêu hóa Bệnh viện Trường Đại học Y Dược Huế với đội ngũ y bác sĩ gồm 1 PGS.TS, 4 Tiến sĩ, 5 thạc sĩ có nhiều kinh nghiệm trong lĩnh vực này đã sử dụng nhiều phương tiện máy móc hiện đại để điều trị cho bệnh nhân với kết quả tốt với nhiệm vụ điều trị bệnh nhân miền Trung và Tây nguyên cũng như đào tạo nguồn nhân lực y tế cho vùng miền này bao gồm đào tạo nghiên cứu sinh; bác sĩ chuyên khoa cấp I, II; thạc sĩ; bác sĩ chuyên khoa định hướng…
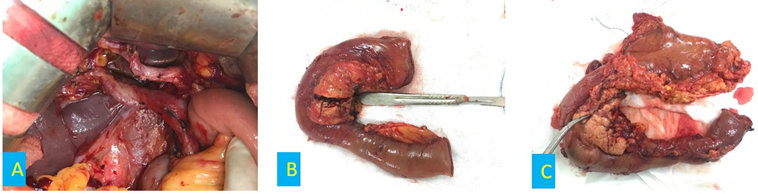 Hình 1. A. Cuống gan sau khi cắt bỏ khối tá tụy và phẫu tích nạo vét hạch các nhóm 12. B, C. Khối tá tụy sau khi được cắt bỏ.
Hình 1. A. Cuống gan sau khi cắt bỏ khối tá tụy và phẫu tích nạo vét hạch các nhóm 12. B, C. Khối tá tụy sau khi được cắt bỏ.
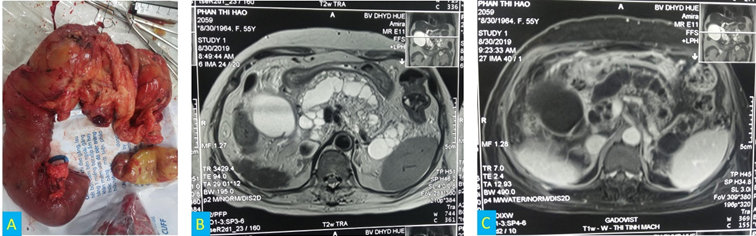 Hình 2. Khối tá tụy sau khi cắt bỏ và hình ảnh T1, T2 của phim MRI gadovist.
Hình 2. Khối tá tụy sau khi cắt bỏ và hình ảnh T1, T2 của phim MRI gadovist.
TÀI LIỆU THAM KHẢO
1.Are C, Dhir M, Ravipati L. History of pancreaticoduodenectomy: early misconceptions, initial milestones and the pioneers. HPB (Oxford). 2011 Jun;13(6):377-84.
2. Schnelldorfer T, Adams DB, Warshaw AL, Lillemoe KD, Sarr MG. Forgotten pioneers of pancreatic surgery: beyond the favorite few. Ann Surg. 2008 Jan;247(1):191-202.
3. Vaziri-Gohar A, Zarei M, Brody JR, Winter JM. Metabolic Dependencies in Pancreatic Cancer. Front Oncol. 2018;8:617.
4. Kleinerman RA, Tucker MA, Sigel BS, Abramson DH, Seddon JM, Morton LM. Patterns of Cause-Specific Mortality Among 2053 Survivors of Retinoblastoma, 1914-2016. J Natl Cancer Inst. 2019 Sep 01;111(9):961-969.
5. Kurahara H, Shinchi H, Ohtsuka T, Miyasaka Y, Matsunaga T, Noshiro H, Adachi T, Eguchi S, Imamura N, Nanashima A, Sakamoto K, Nagano H, Ohta M, Inomata M, Chikamoto A, Baba H, Watanabe Y, Nishihara K, Yasunaga M, Okuda K, Natsugoe S, Nakamura M. Significance of neoadjuvant therapy for borderline resectable pancreatic cancer: a multicenter retrospective study. Langenbecks Arch Surg. 2019 Mar;404(2):167-174.
6. Lee DH, Jang JY, Kang JS, Kim JR, Han Y, Kim E, Kwon W, Kim SW. Recent treatment patterns and survival outcomes in pancreatic cancer according to clinical stage based on single-center large-cohort data. Ann Hepatobiliary Pancreat Surg. 2018 Nov;22(4):386-396.
7. Amodeo S, Masi A, Melis M, Ryan T, Hochster HS, Cohen DJ, Chandra A, Pachter HL, Newman E. Can we downstage locally advanced pancreatic cancer to resectable? A phase I/II study of induction oxaliplatin and 5-FU chemoradiation. J Gastrointest Oncol. 2018 Oct;9(5):922-935.
8. Luchini C, Capelli P, Scarpa A. Pancreatic Ductal Adenocarcinoma and Its Variants. Surg Pathol Clin. 2016;9:547–560.
9. Sung H., Ferlay J., Siegel R.L., et al. (2021). Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin, 0(0), 1–41.


